沉睡大脑被“电醒”?这项技术改写了昏迷患者命运
近日,在河南科技大学第一附属医院(以下简称河科大一附院)景华院区神经外科二病区,一名曾被“困在身体里”的患者正经历着生命的奇迹——她的手指微微颤动,眼球开始追踪光影,家属的呼唤终于得到了回应。这场“唤醒行动”的背后,是早期脊髓硬膜外电刺激植入术(PSCS)演绎的现实版“脑机奇缘”。
车祸后的“漫长黑夜”
今年19岁的甜甜(化名),因严重车祸导致重型颅脑损伤,陷入植物状态已达2个月。家属辗转多家医院,尝试过药物、高压氧等治疗,但她的眼睛始终空洞无神,对外界刺激毫无反应。
转入河科大一附院景华院区神经外科二病区后,主治医师王豪升通过多模态评估发现,甜甜的大脑皮层仍存在微弱电活动,具备促醒潜力,决定为其实施PSCS手术。
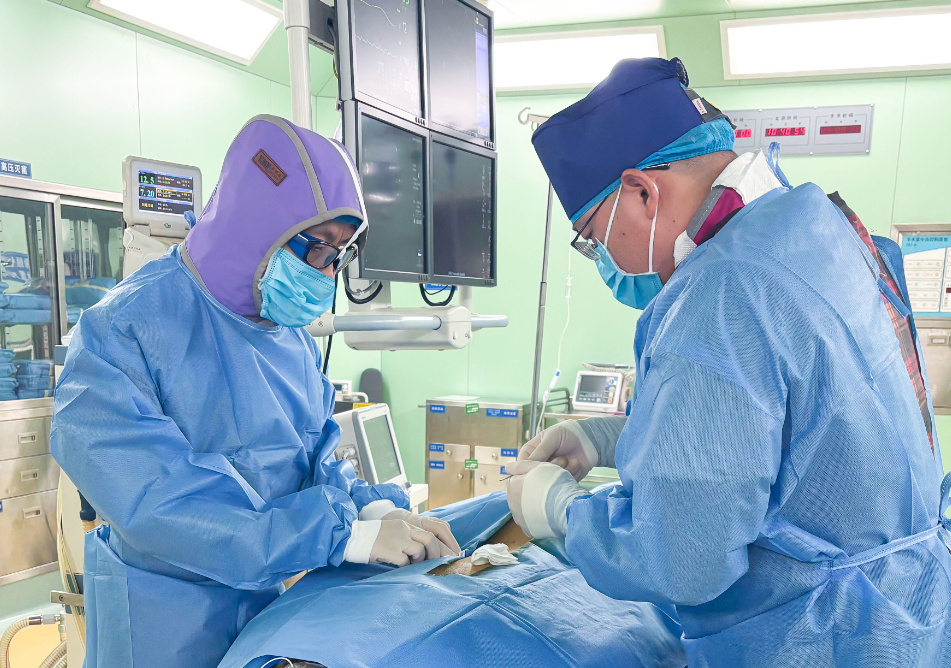
手术中,医生们像“神经系统的精密工程师”一样,在C臂精准导航下,通过0.5cm切口将电极植入指定位置,整个过程如同在神经丛林中搭建桥梁,既减少对身体的创伤,也为后续长期治疗预留空间。
术后,甜甜的变化令人欣喜:第2周,开始出现眼球自主运动;第4周,能对疼痛刺激作出反应。如今,这个花季少女成功转为微意识状态,重新与家人建立了眼神交流。
当大脑“沉睡”时,如何叩响生命之门
如果把大脑比作一台精密的电脑,意识障碍就像系统突然死机,屏幕陷入黑屏状态。传统治疗如同反复敲打键盘,而PSCS则像给主机植入一套“唤醒程序”。医生通过微创手术将电极精准植入患者脊髓硬膜外间隙,通过脉冲电流刺激神经通路,就像重启电脑的“强制唤醒键”。
神经外科二病区负责人李涛表示,这项技术的关键在于早期介入和精准调控,就像消防员的黄金救援时间,手术团队在患者意识尚未完全沉睡时介入,通过电生理监测为每名患者定制专属刺激参数。如同调音师调试乐器,医生根据患者神经网络的细微变化,实时调整电流频率、脉宽和强度。
让更多生命被“看见”
目前,神经外科二病区已将此技术拓展至脑卒中后偏瘫、顽固性疼痛等领域,并于每周六上午增设昏迷促醒门诊。“早期干预是关键,6个月内接受治疗的患者效果更显著。”王豪升表示,若患者持续昏迷超过28天,应尽早就诊评估,抓住促醒黄金窗口期。
医学的价值,不仅在于延长生命,更在于赋予生命尊严与温度。在这条用科技铺就的唤醒之路上,每一步突破,都在改写“沉睡者”的命运剧本。
(谢雅敏 梁靓 张静)

